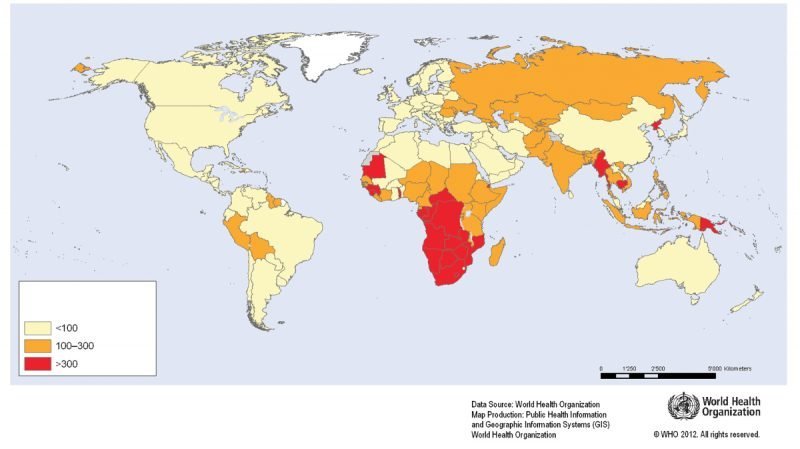
La tubercolosi è stata per tutto l’Ottocento e buona parte del Novecento uno dei principali problemi di sanità pubblica in Italia. Al momento della realizzazione del regno d’Italia nel 1861, essa rappresentava insieme alla malaria ed alla pellagra, la principale causa di mortalità e mortalità. L’identificazione del batterio responsabile della malattia,il Mycobacterium tubercolosis, avvenne nel marzo 1882 da parte di Robert Koch, che ricevette per questo il premio Nobel nel 1905. Per l’isolamento ed il trattamento dei casi, nel XX secolo vennero creati in Europa i sanatori, ospedali interamente dedicati alla cura ed al controllo della TB. Ma cura della malattia e controllo dell’epidemia si realizzarono solo a partire dalla scoperta della rifampicina e degli antibiotici successivi. Nel mio corso di laurea (mi iscrissi alla Facoltà di Medicina e Chirurgia dell’Università degli Studi di Milano, anno accademico 1968-69), la malattia rappresentava l’oggetto di una specifica materia, seppur complementare, al corso di laurea (tisiologia) per la sua rilevanza sociale e per la sua complessità, esame che diedi con il prof. Allegra. Il rischio di sviluppare la malattia dopo il contagio è generalmente del 5-10% nel corso della vita, ma può essere accresciuto da diversi fattori specialmente l’immunosoppressione (ad es. l’infezione da HIV).La Tb rappresenta ancora una minaccia per la maggior parte degli abitanti del pianeta. Globalmente si registrano ancora ogni anno più di 9 milioni di nuovi casi e circa 2 milioni di morti TB correlate. Sta crescendo a livello mondiale la polichemioresistenza.La polichemioresistenza (MDR-TB) riguarda i ceppi di M. tubercolosis che sono resistenti ad almeno l’isoniazide e la rifampicina. I ceppi resistenti non differiscono dagli altri ceppi relativamente alla contagiosità, al potere patogeno o agli effetti clinici generali. Tuttavia se essi causano malattia, il trattamento diventa più difficile e il rischio di morte è più alto. Vi è poi una forma di tubercolosi resistente oltre che all’isoniazide e alla rifampicina a qualsiasi fluorochinolone e ad almeno uno della seconda linea iniettabile di farmaci antitubercolari come la kanamicina, l’amikacina e la capreomicina. Tale forma di tubercolosi è chiamata XDR-TB (eXtensively Drug-Resistant TB).Nella maggior parte dei viaggiatori, il rischio di contrarre la tubercolosi è basso. La maggior parte dei viaggiatori è a basso rischio di tubercolosi (TB). Il rischio per i viaggiatori di lunga durata (> di 3 mesi) in un paese con un’incidenza elevata di tubercolosi, può essere comparabile con il rischio dei residenti. L’intradermoreazione alla tubercolina è raccomandata ai viaggiatori italiani che potrebbero essere esposti nei paesi in cui l’incidenza è relativamente elevata (professionisti sanitari, personale umanitario, missionari, etc.) per permettere la comparazione con un nuovo test al loro ritorno. Se la reazione alla tubercolina evoca una reazione recente, il viaggiatore dovrà essere curato per l’infezione latente ed orientato verso un servizio competente. Un malato in trattamento non deve viaggiare fino a che il suo medico non abbia documentato, sulla base dell’esame microscopico dell’escreato, che il paziente non è contagioso e non rappresenta un pericolo per altri individui. Per quanto detto, è molto importante che anche oggi, la materia sia ben conosciuta in tutti i suoi aspetti dai medici italiani, medici di medicina generale in primo luogo, in quanto, a dispetto della sua curabilità, l’infezione può presentarsi anche in soggetti giovani e sani, che non hanno viaggiato, anche per la presenza in Italia di milioni di immigrati, molti dei quali provenienti da paesi endemici.
Articoli Recenti
- Zika virus
- The difference between Zika and the others
- Un nuovo welfare per l’Italia che cambia
- I significati del viaggio
- Convegno nazionale su “Viaggi internazionali e salute”
- Pasini al TTG 2015: “Noi vogliamo viaggiare anche per motivi inconsci”
- IL VIAGGIO: cibo per il corpo, la mente, lo spirito
- Dopo ebola è allarme morbillo.